膠原線維性大腸炎②(大腸内視鏡/大腸カメラ)
collagenous colitis(膠原線維性腸炎)については、以下もご参照ください。
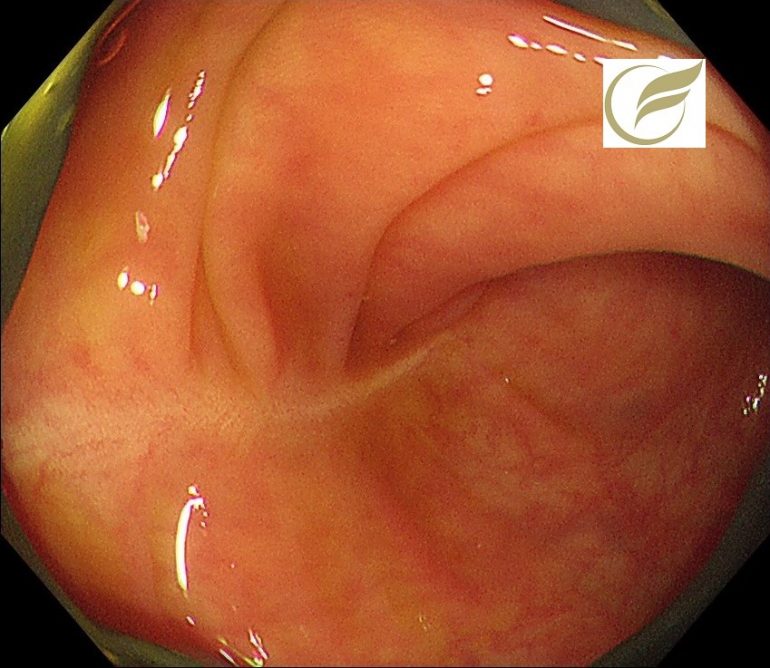
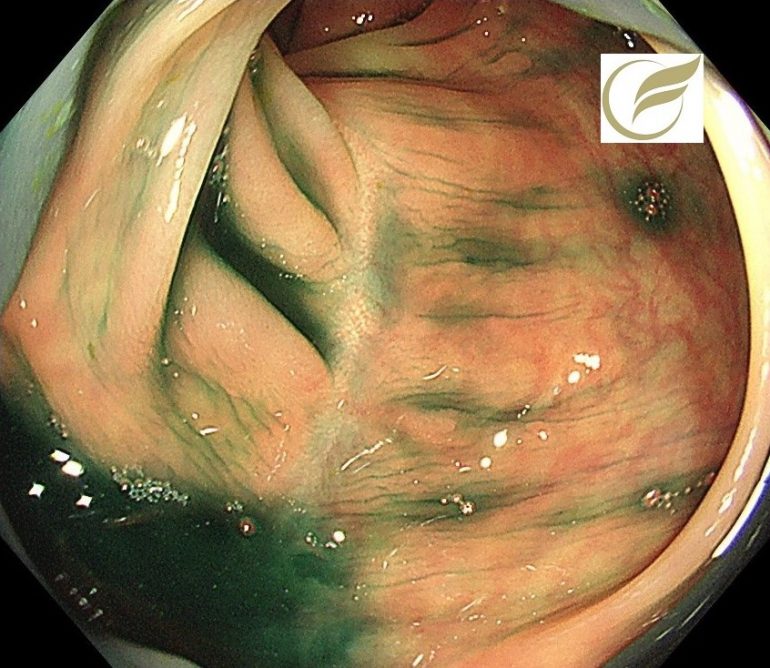
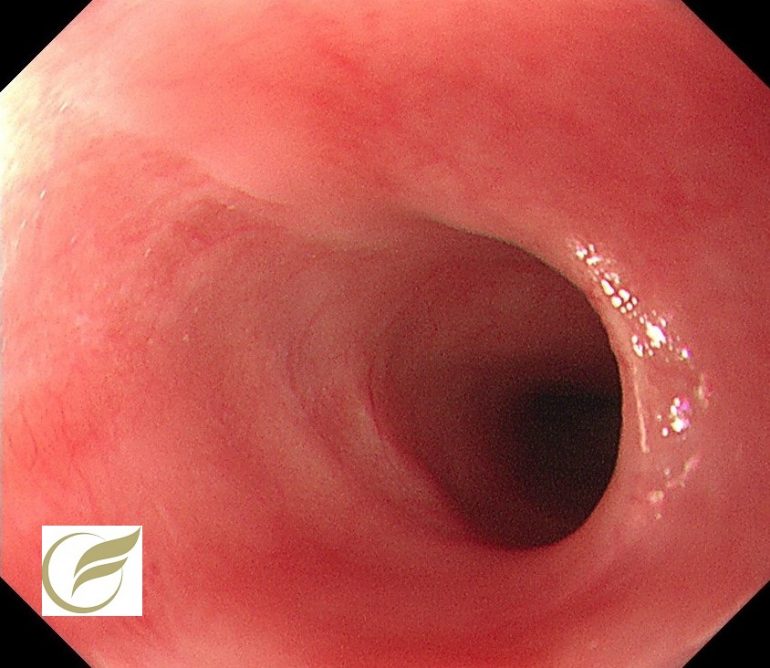
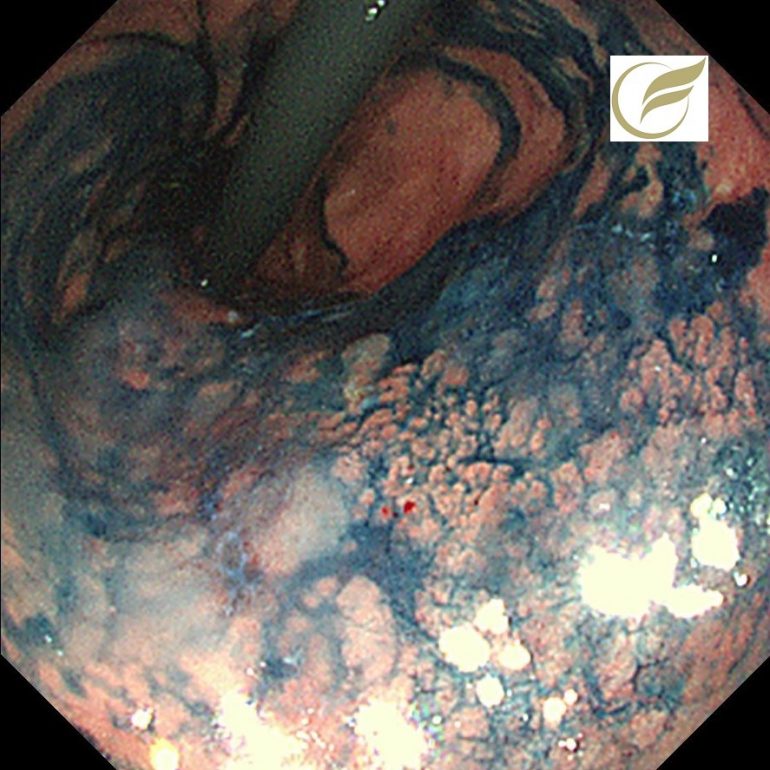
以下の例も、当院で無症状で発見された症例で、幅の狭い縦走する瘢痕を認めた例です。
膠原線維性大腸炎①(大腸内視鏡/大腸カメラ)
collagenous colitis(CC:膠原線維性大腸炎)は、血便を伴わない慢性水様性下痢が特徴で、大腸内視鏡所見は正常あるいは特徴的な所見を認め、生検組織において上皮基底膜直下に特徴的な厚い膠原線維束(collagen band)と炎症細胞浸潤を認める疾患をいいますが、最近では検診で発見される例が多くなり、症状を伴わない例もあります。
病因に関しては、特定の薬剤をはじめ、自己免疫、遺伝的素因、腸管感染、胆汁代謝異常、食物アレルギーなどさまざまな原因が想定されていますが、日本では薬剤に関連した症例が多く、プロトンポンプ阻害薬(PPI)、非ステロイド性消炎鎮痛薬などによるものが多いとされています。
内視鏡所見は、見ためが全く正常である例もありますが、粘膜の発赤、浮腫、毛細血管の増生(cat scratch sign)、顆粒状変化などの軽微な所見を呈することもあり、とき幅の狭い縦走潰瘍(mucosal tears)がみられることもあります。
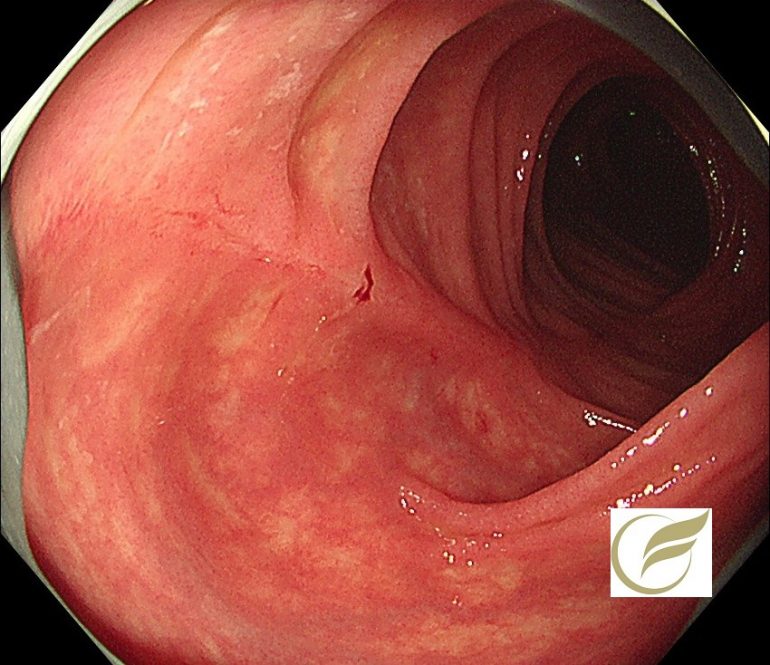
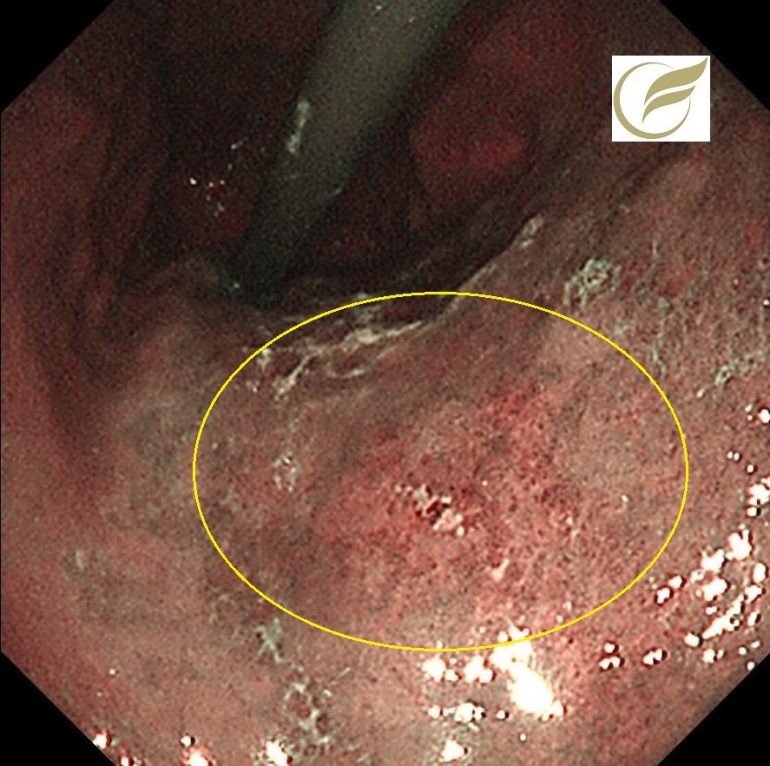
以下の例は、当院で慢性下痢のため内視鏡検査を施行し発見された、ランソプラゾールによるCCの症例です。
幅の狭い縦走潰瘍瘢痕を認め、病理所見でもCCと診断されました。
症状はランソプラゾールの中止で速やかに改善しました。
好酸球性食道炎③(胃内視鏡/胃カメラ)
好酸球性食道炎については、以下もご参照ください。
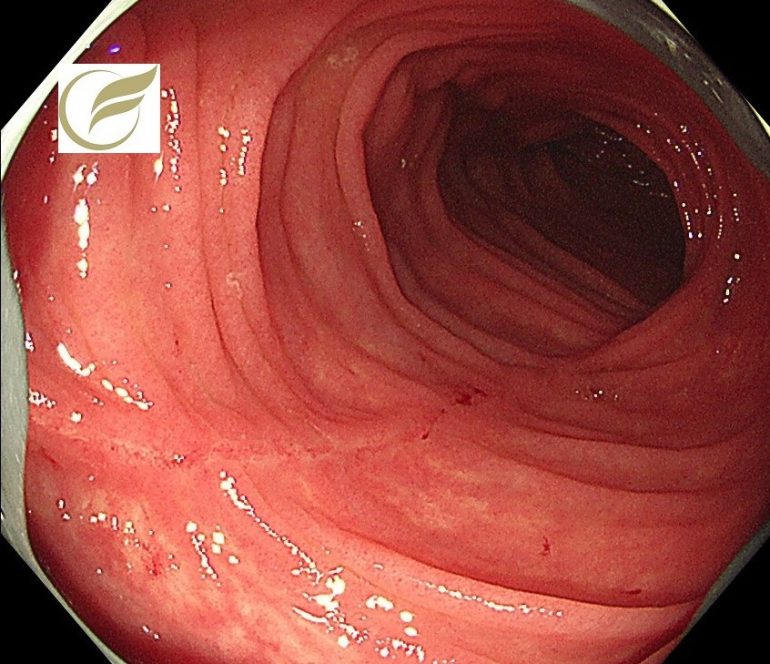
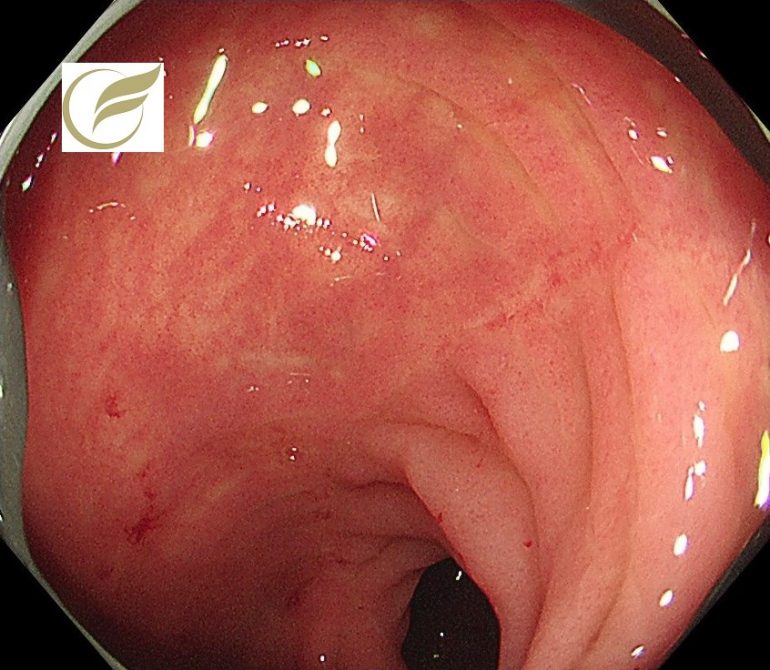
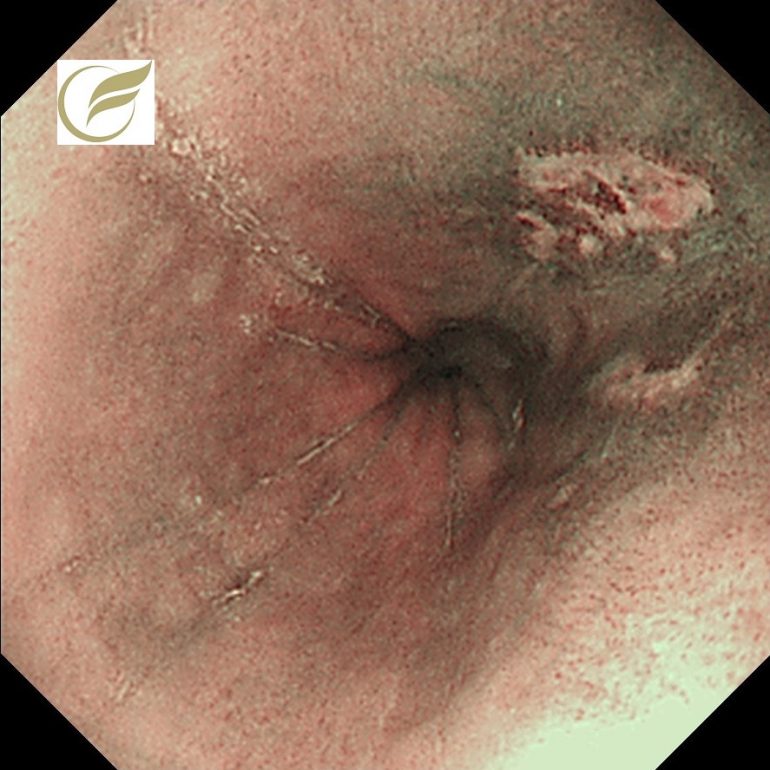
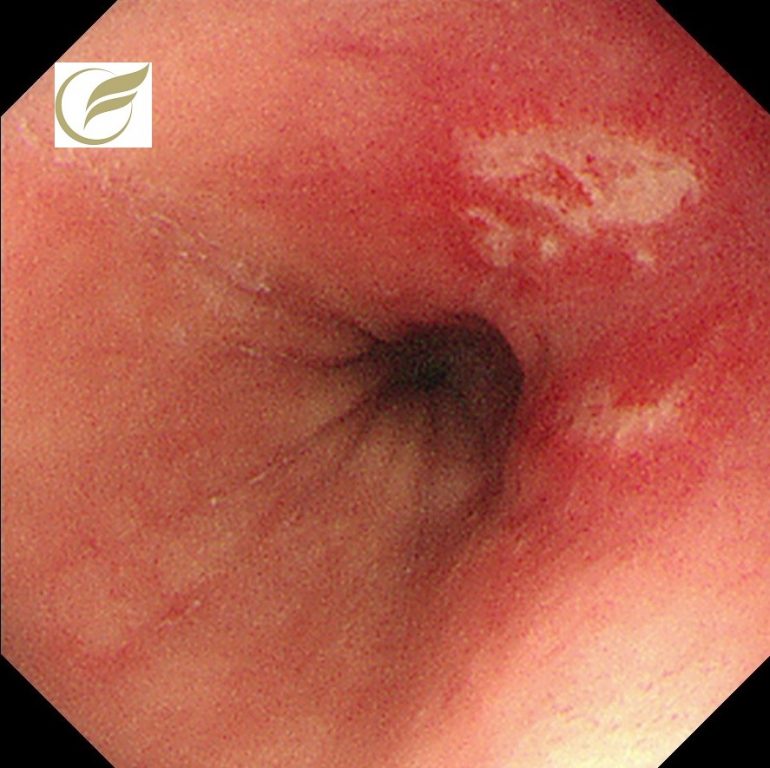
以下の例は好酸球性食道炎(EoE)に食道びらんを伴った例です。
もともと以前からEoEによる食事のつかえ感があったところに、びらんが併発し、強い胸痛の症状を伴っていました。
食道狭窄①(胃内視鏡/胃カメラ)
食道狭窄とは、食道の一部が狭くなり食べ物が通りづらくなっているような状態をいいます。
良性の食道狭窄は、先天性、逆流性食道炎や潰瘍に伴うもの、鉄欠乏性貧血などに伴う食道web、腐食性食道炎による瘢痕性狭窄の他、機能性の食道蠕動障害(アカラシア、びまん性食道狭窄)などがあり、制酸薬や内視鏡的手技、あるいは外科手術で治療されます。
悪性疾患に伴うものとしては、食道癌や悪性リンパ腫、粘膜下腫瘍などによる腫瘍性病変によるものなどがありますが、ときにそれらの内視鏡治療後・外科手術後・放射線治療後に狭窄をきたすこともあります。
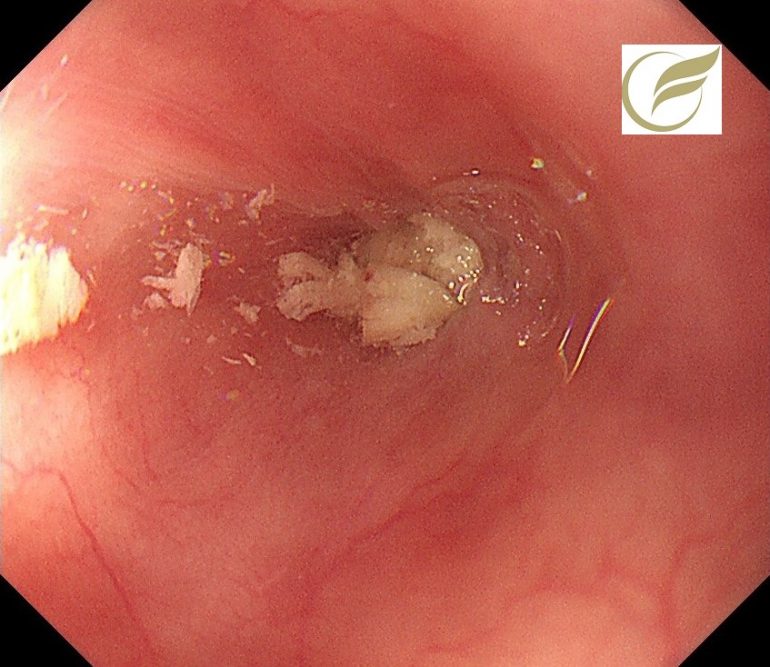
先天性食道狭窄症は、生まれつき食道の中部から下部にかけて狭窄をきたす疾患で、発症頻度は5万人に1人程度とまれな疾患です。哺乳不全となるため拡張術や外科手術など速やかな処置を要します。
以下は先天性食道狭窄の例(拡張術後)で狭窄部に食物が停滞していましたが(左)、内視鏡的に異物を摘出する処置をし停滞を解除しました(右)。
早期胃癌⑨(胃内視鏡/胃カメラ)
胃腺腫は胃生検組織診断分類でGroup 3と診断される良性の病変をいいます。
注意すべきは、生検で腺腫とされても切除後に胃癌と診断される例があり、特に形態的に平坦なのものや陥凹している腺腫(陥凹型腺腫)では、切除後に癌と診断される確率が3-5割程度あると報告されています。
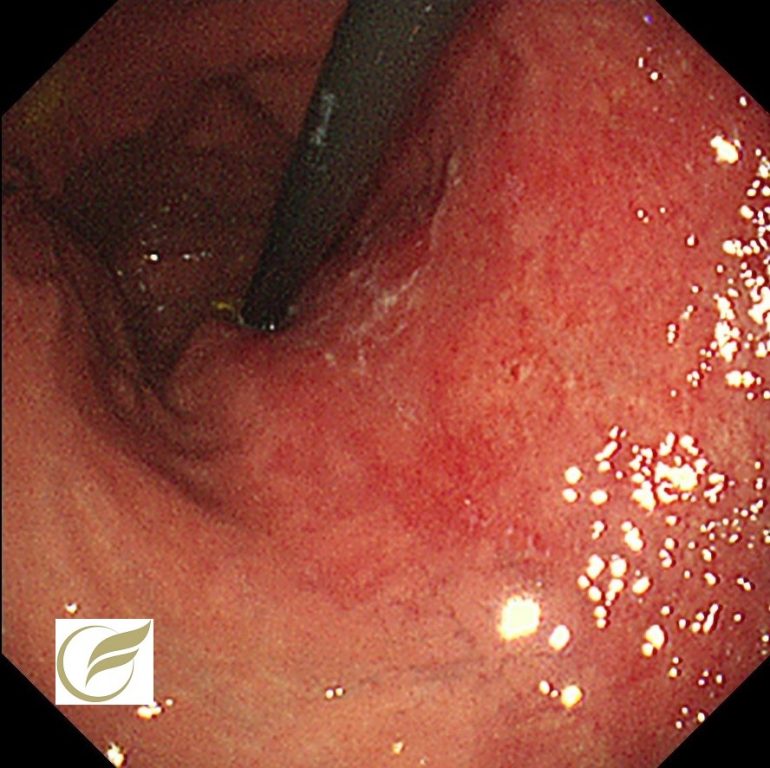
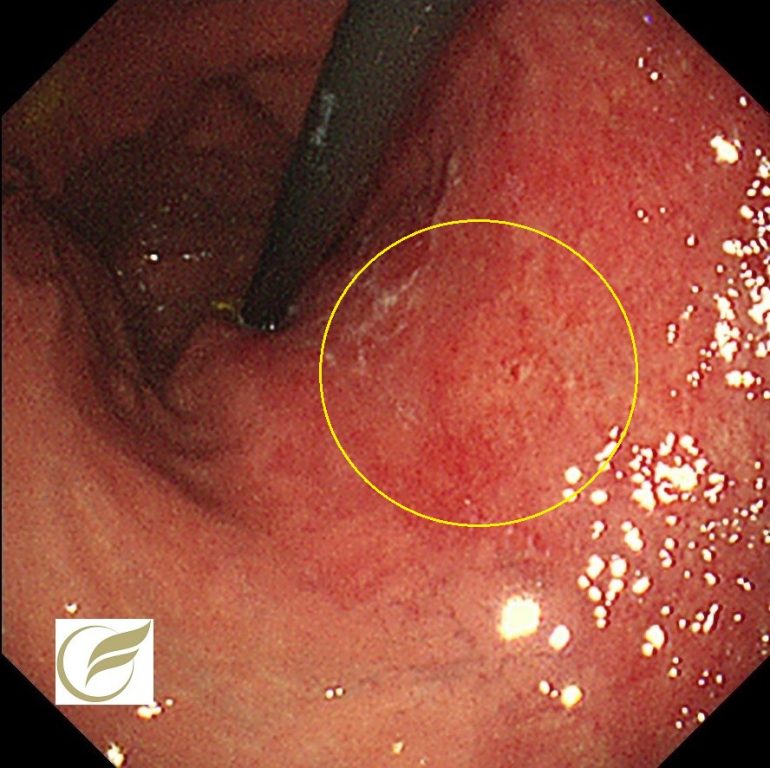
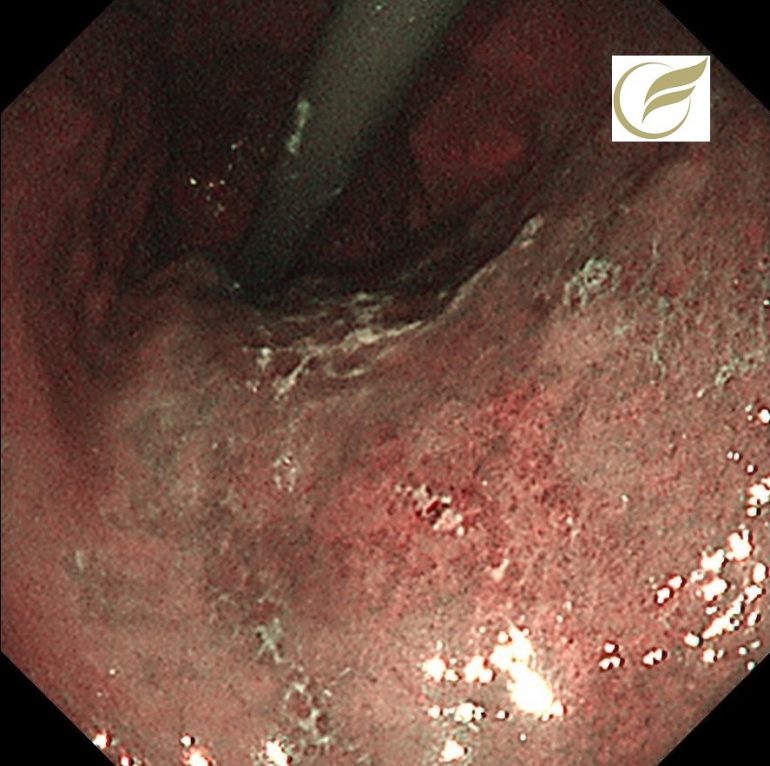
以下は当院の検診で発見された平坦型の腫瘍性病変で、当初の生検では胃腺腫と診断された例です。
切除後の病理では早期がん(0-IIb)の診断となりました。
病変は通常内視鏡で確認される範囲よりも口側に伸展しており、25mm大の病変でした。
FAP④(大腸内視鏡/大腸カメラ)
FAPについては、以下のリンクもご参照ください。
FAPは常染色体優性遺伝で、発症した親から子に2分の1の確率で疾患が遺伝するため、家族歴が疑われる場合、血縁の方は内視鏡や遺伝子検査などが勧められます。ただし3割程度の方は家族歴がなく、いわゆる新生突然変異で発症されます。
本疾患では大腸がんのリスクが非常に高く、10代からポリープが発生し、40歳で50%程度の方、60歳までに90%程度の方が大腸がんを発症するとされています。そのため、予防的なポリープ切除(徹底切除)や、大腸全摘手術が必要となります。
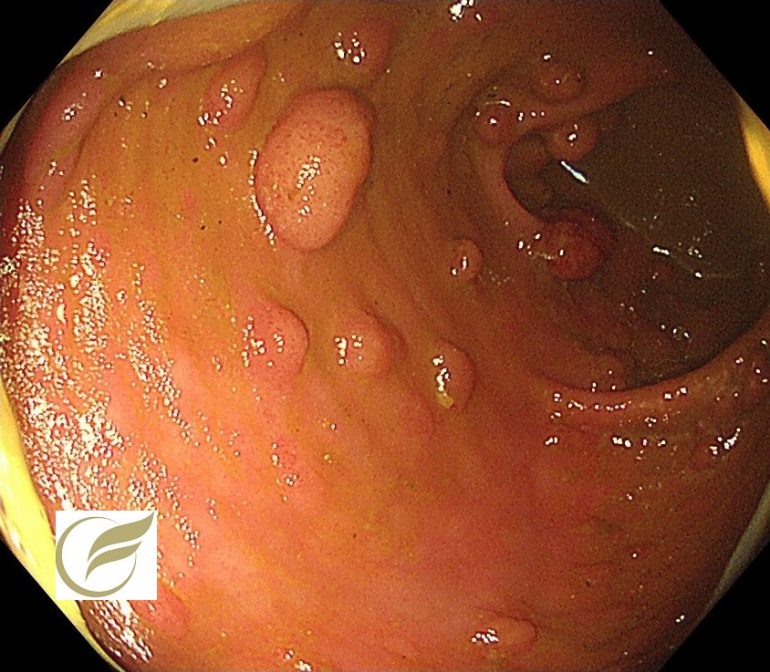
以下は当院で経験された臨床的FAPの症例です。一部に非常に密生したポリープを認めました。
FAP③(胃内視鏡/胃カメラ)
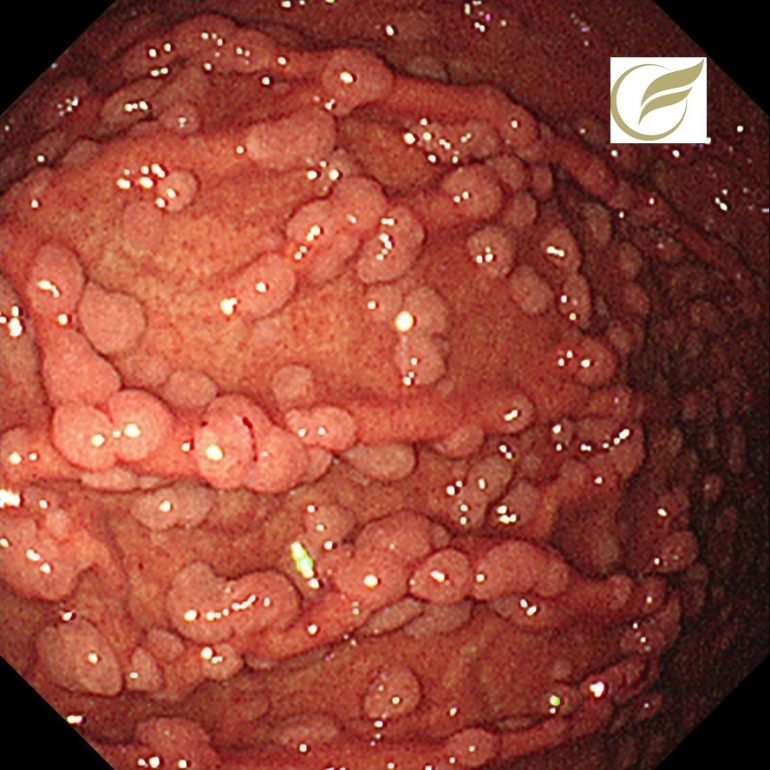
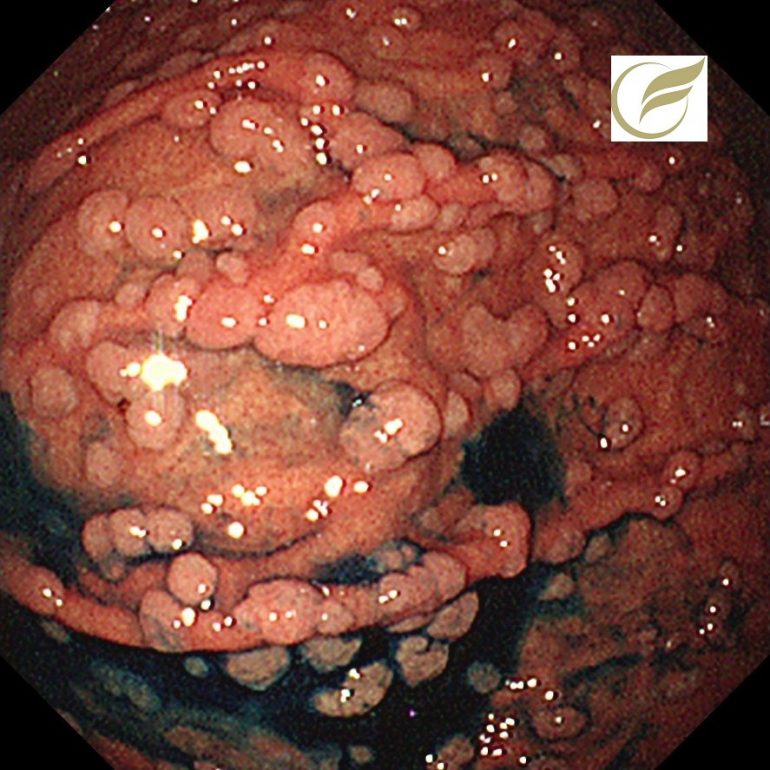
FAPでは、十二指腸の腺腫、腺癌の合併の他、
胃のポリポーシス、胃腺腫、胃癌を合併することがあります。
そのため、定期的に上部内視鏡検査で経過観察する必要があります。
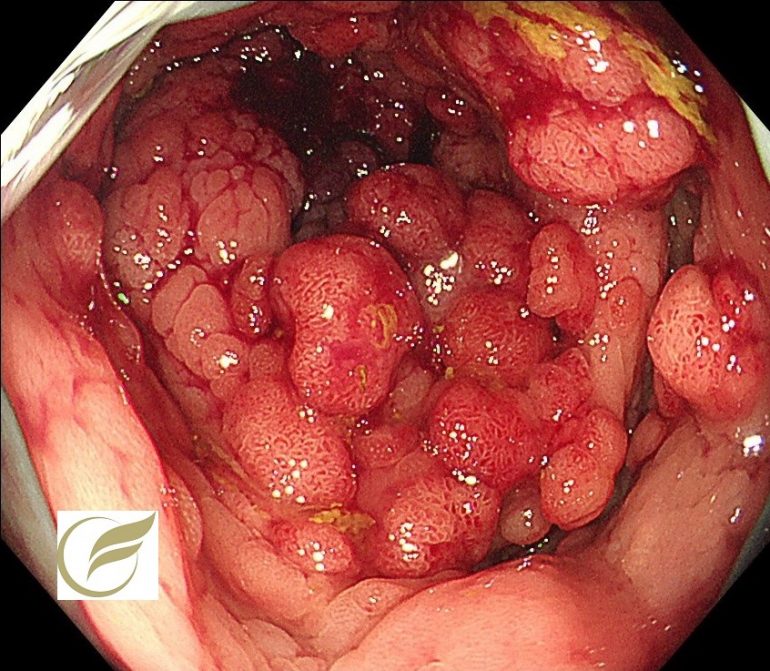
以下はFAPの方の、胃のポリポーシスです。
胃病変は、原病指摘前に検診で発見されました。
虚血性腸炎②(大腸内視鏡/大腸カメラ)
虚血性腸炎については、以下のURLもご参考ください。
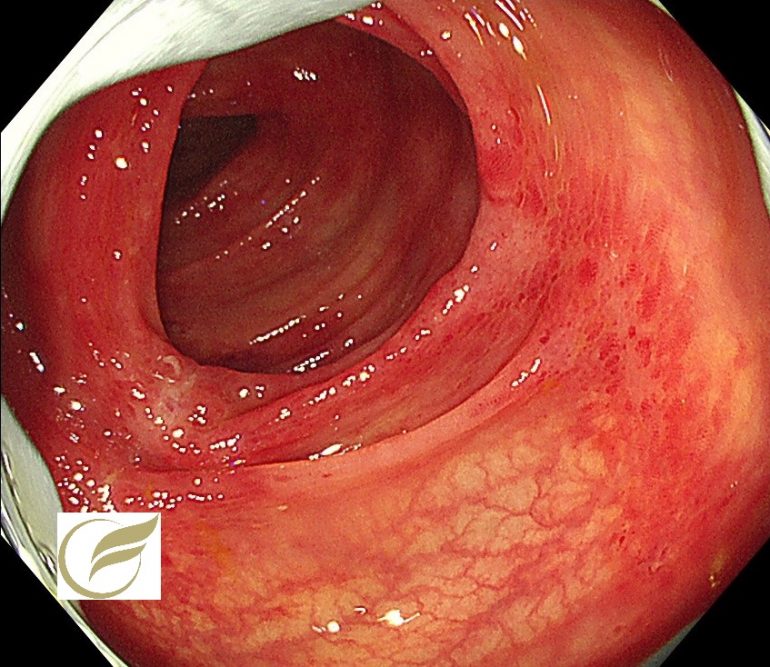
虚血性腸炎の好発部位は下行結腸からS状結腸が全体の約2/3を占め、典型的には左下腹部痛(下腹部痛)を訴えるケースが多いのですが、ときに横行結腸に発生する場合があり、その場合には上腹部痛となり感染性腸炎との鑑別が難しくなります。
以下の症例は、横行結腸に発生した虚血性腸炎です。
上腹部痛と、粘血便を呈していましたが、症状はその後数日で改善しました。
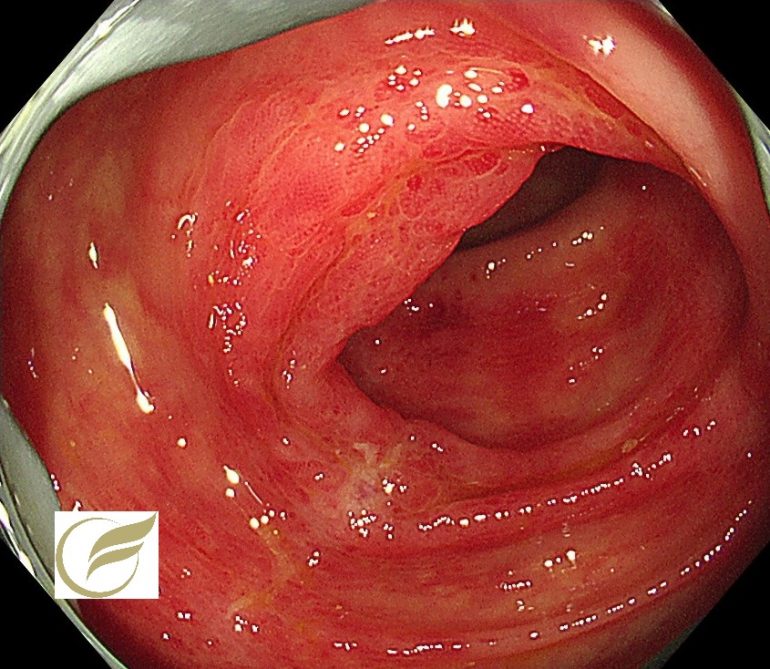
自己免疫性胃炎①(胃内視鏡/胃カメラ)
自己免疫性胃炎 autoimmune (metaplastic atrophic) gastritis; AIGは、A型胃炎とも呼ばれる胃炎で、自己免疫の機序で胃の壁細胞が障害され生じる胃炎です。健診内視鏡で約0.5%の方が本症と診断されるとの報告があります。
壁細胞が破壊されることで低酸症と内因子の産生低下が生じ、結果として萎縮性胃炎やビタミンB12吸収不良がおこります。
本症における萎縮性胃炎は、前庭部(胃の出口付近)にはおこらず、それ以外の体部にみられるという特徴があり、回腸末端でのビタミンB12の吸収不良は悪性貧血を引き起こします。また低酸症は二次的に鉄欠乏を引き起こしうるため、鉄欠乏性貧血を合併することもあります。
診断は内視鏡検査での特徴的な萎縮所見から本症を推定することからはじまりますが、血液検査で抗胃壁細胞抗体陽性、ガストリン高値などが確認され、胃粘膜の生検において内分泌細胞微小胞巣(endocrine cell micronest: ECM)が認められると、診断確度が高くなります。
自己免疫性胃炎では前記したように酸分泌が低下するため、酸分泌を促すホルモンであるガストリンが高値となり、その刺激が持続するためにECMが形成されるとされていますが、これは胃のカルチノイド(NET)や胃がんの発生にも関与するとされています。本症の約10%にNET type1が認められ、胃がんの発生率はピロリ菌による萎縮性胃炎の約4倍とも報告されていますので、定期的な経過観察が必要です。
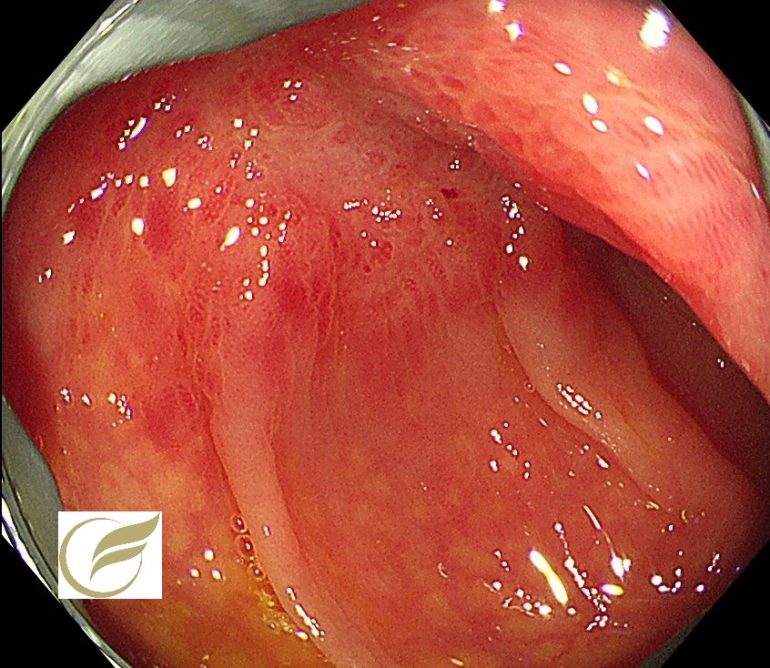
以下は当院で経験された自己免疫性胃炎の一例です。
いわゆる逆萎縮所見を呈しており、抗胃壁細胞抗体陽性、ガストリン高値が確認されました。
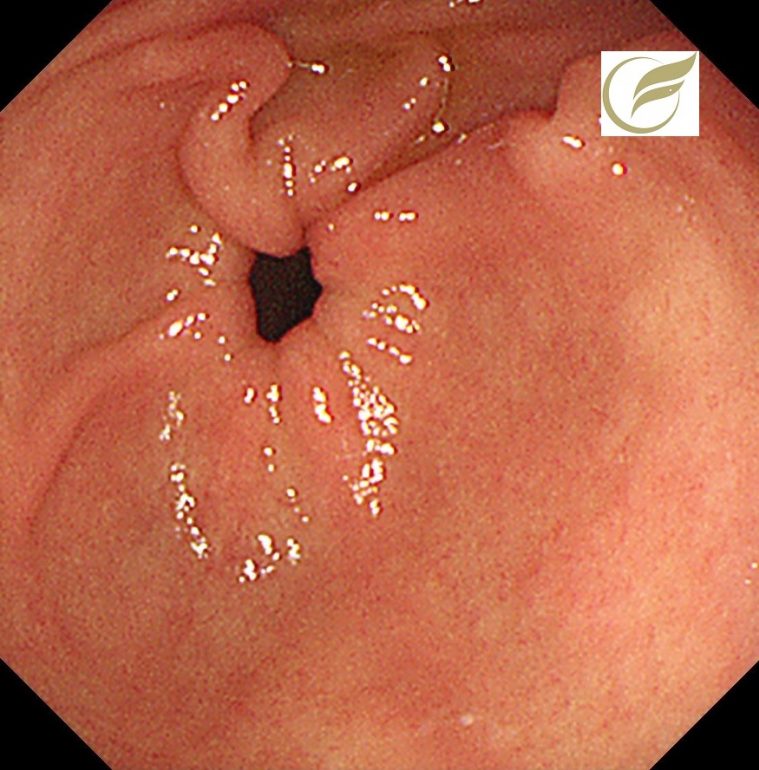
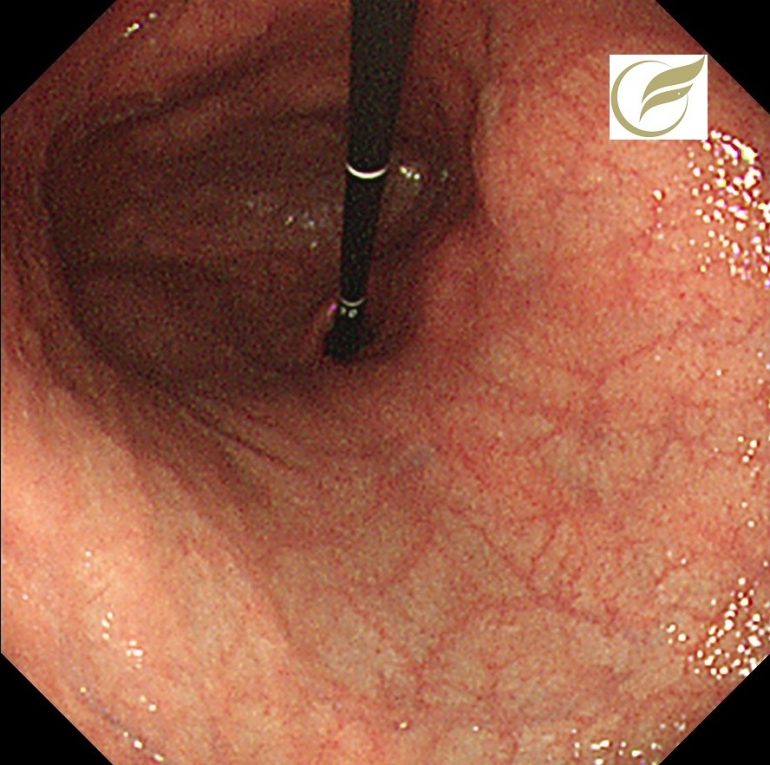
神経内分泌腫瘍(NET/NEC)④(大腸内視鏡/大腸カメラ)
直腸NEN(NET)については、以下のURLなども参考にされてください。
直腸NENでのリンパ節転移の危険因子は、①腫瘍径10mm以上、②腫瘍表面性状(陥凹,潰瘍形成)、③病理検査での脈管侵襲陽性であり、リンパ節転移のない症例の予後は良好ですが、リンパ節転移・遠隔転移を有する場合には、同等の転移を呈する大腸癌症例とほぼ同じとの報告があります。そのため、腫瘍径10mm以上の直腸カルチノイドの症例は、リンパ節郭清を伴った腸管切除が必要となります。
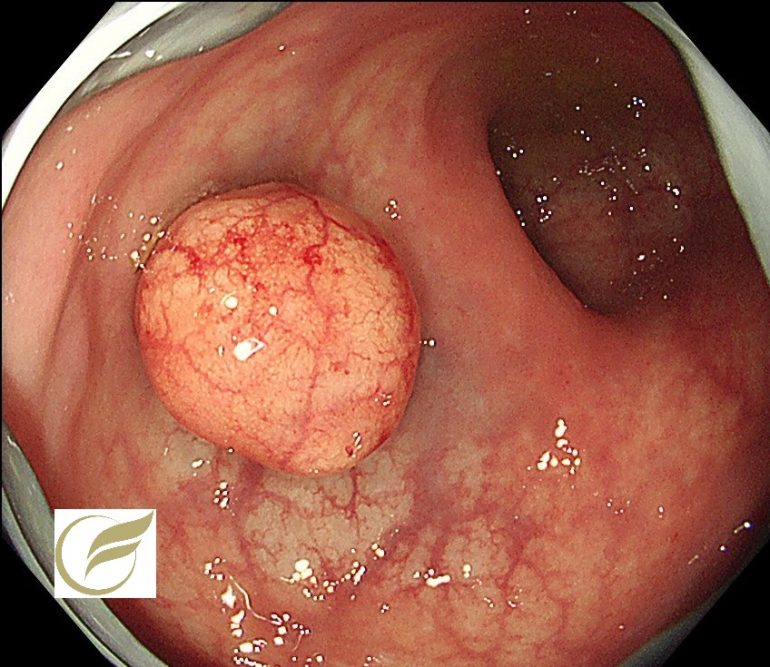
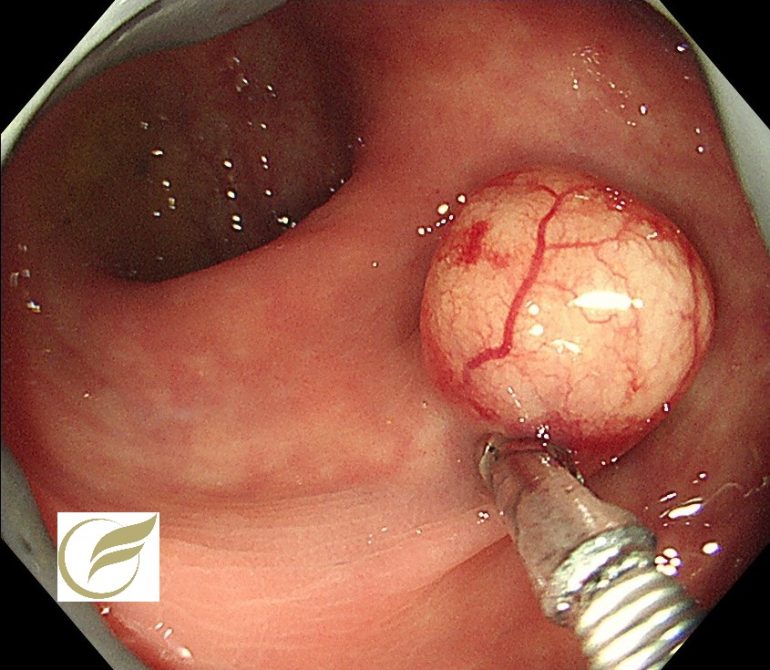
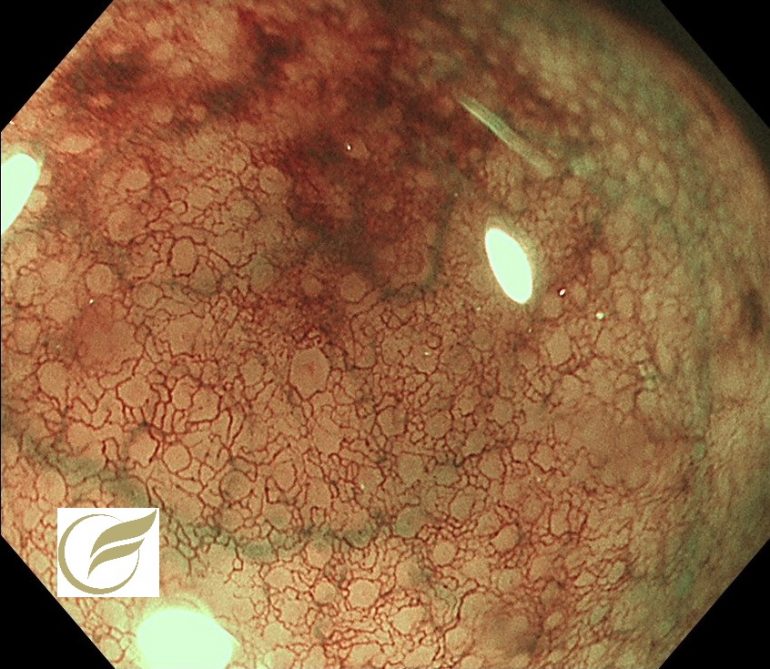
以下の症例は、当院で経験されたφ15mm大の直腸NEN(G‐1)です。
一般的に手術が考慮される症例ですが、このような例でも自覚症状はなく、偶然に発見されることがほとんどです。